- Edición Impresa
- 50 Años del Golpe
- El País
- Economía
- Sociedad
- Deportes
- El Mundo
- Opinión
- Contratapa
- Recordatorios
- Cultura
- Cash
- Radio 750
- Buenos Aires|12
- Rosario|12
- Salta|12
- Argentina|12
- Radar
- Radar Libros
- Soy
- Las12
- No
- Negrx
- Ciencia
- Universidad
- Psicología
- La Ventana
- Plástica
- Diálogos
- Opens in new window
- Suplementos Especiales
- Latinoamérica Piensa
- Malena
- Público
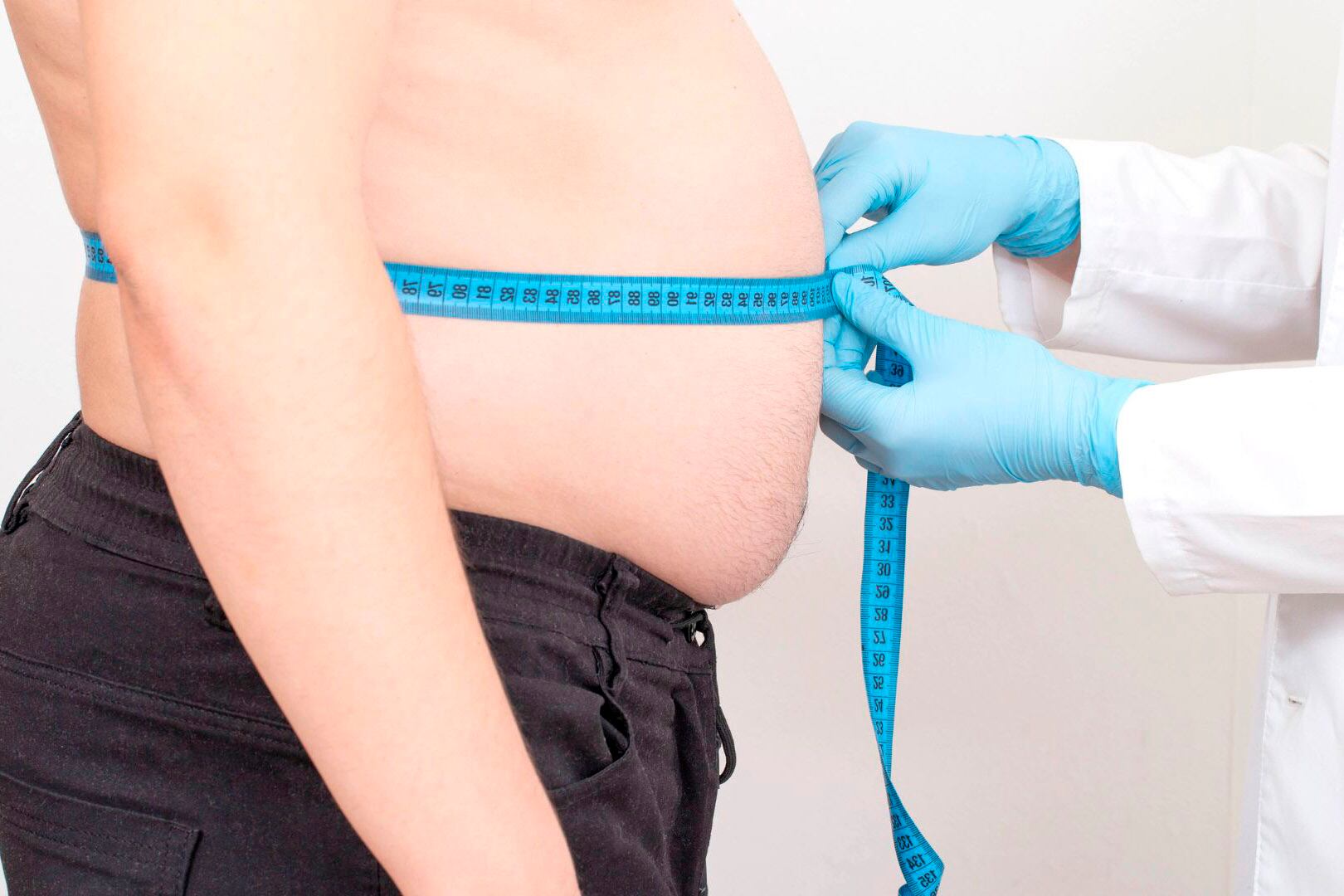
Una posible explicación al efecto yo-yo de las dietas
La memoria de la obesidad se escribe en las células
El tejido adiposo conserva una ‘memoria’ de la obesidad que persiste tras la pérdida de peso, lo que podría aumentar la probabilidad de volver a engordar y puede ayudar a explicar el efec